DMLA


La dégénérescence maculaire liée à l’âge est un enjeu de santé publique, avec plus de 20 millions de personnes atteintes en 2050 aux États-Unis [1].
D’énormes progrès ont été réalisés ces 10 dernières années dans le domaine de la DMLA, des DMLA devrions-nous dire. Tout d’abord des progrès scientifiques sur la compréhension de la maladie, articulant la prédisposition génétique et les facteurs nutritionnels environnementaux. Ensuite, des avancées considérables en imagerie maculaire permettent de visualiser, quasiment au micron près, l’état de la macula en temps réel. Ces progrès diagnostiques s’articulent avec les thérapeutiques innovantes, qui ont fait passer la DMLA du stade de maladie incurable à celui d’une maladie chronique pouvant enfin être soignée.
L’évolution des techniques d’imagerie rétinienne, l’introduction des modèles d’intelligence artificielle et les avancements diagnostiques et thérapeutiques dans la DMLA atrophique sont en train de changer nos paradigmes de diagnostic et de traitement.
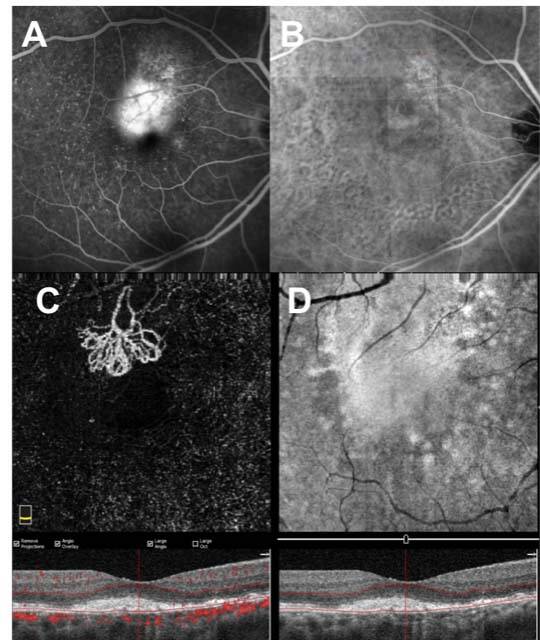
Depuis 2015, l’OCT-A a démontré son utilité dans la détection des néovaisseaux maculaires secondaires à la DMLA exsudative. De nombreux articles ont montré un taux de détection de la néovascularisation proche de celui de l’angiographie conventionnelle et de l’OCT. De plus, l’OCT-A a permis d’évaluer de manière directe la réponse au traitement en termes d’apparition/disparition de fines ramifications et d’autres variables qualitatives.
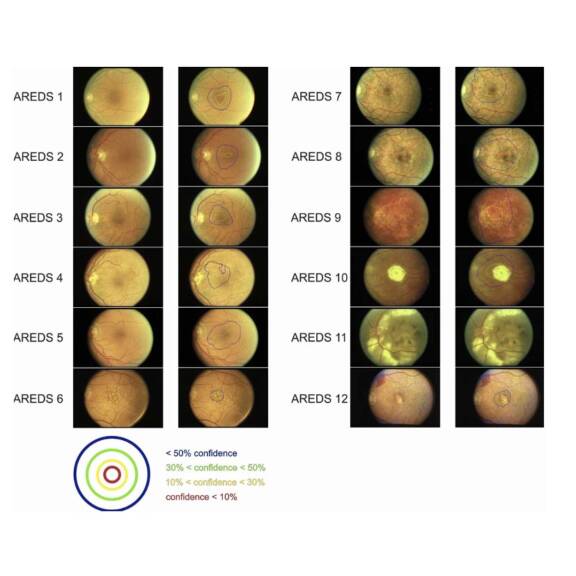
Dans les dernières années, les avancées sur le plan de l’intelligence artificielle ont également permis de regarder autrement la DMLA, à travers des réseaux convolutionnels de neurones capables de classifier les différents sous-types de la maladie, mais également de mettre en évidence les différents biomarqueurs ou bien de prédire de manière précise l’intervalle de traitement dans la DMLA exsudative ou encore le taux d’augmentation de la DMLA atrophique.
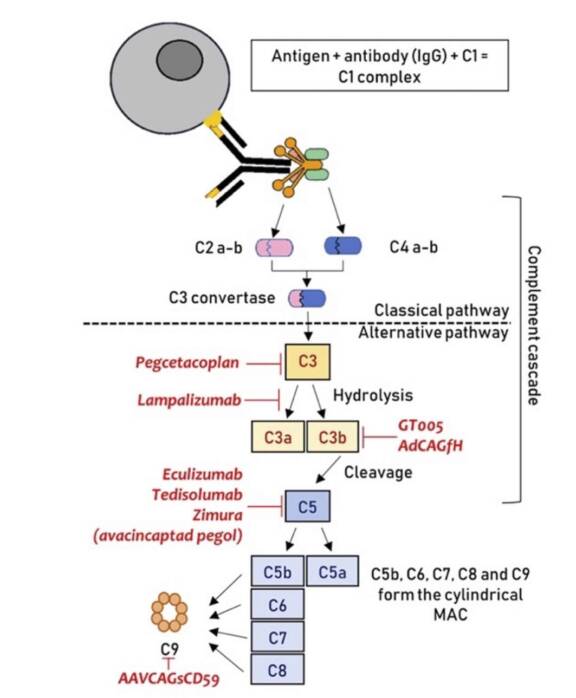
En ce qui concerne la DMLA atrophique, en plus du changement de paradigme en termes d’imagerie, ou par rapport aux données d’autofluorescence – pendant longtemps le gold standard – s’ajoutent maintenant les données OCT, faisant suite à la Classification of Atrophy Meetings (CAM) [2]. Le principal critère d’évaluation de la plupart des essais cliniques en cours est le changement de taille de l’atrophie, ce qui souligne l’importance de la définir et de la quantifier avec précision. Le traitement de l’atrophie géographique secondaire à la DMLA reste en grande partie un besoin non satisfait, mais les résultats encourageants des études cliniques en cours sur les inhibiteurs du complément nous permettent enfin d’avoir un réel espoir pour le traitement de ces patients.
Cependant, la DMLA, malgré les progrès réalisés en termes d’imagerie et d’options de traitement, reste une maladie chronique très fréquente chez les personnes âgées, entraînant souvent des pertes fonctionnelles qui affectent négativement leur santé mentale. En particulier, la prévalence de l’anxiété et de la dépression chez les patients atteints d’une DMLA est élevée [3].
En conclusion, des modèles de soins holistiques, combinant à la fois les méthodes d’imagerie, des traitements et un soutien psychologique sont essentiels pour la prise en charge des patients atteints d’une DMLA avancée.
Professeur Eric Souied
Chef de Service, Ophtalmologie, Hôpital Intercommunal,
Hôpital Henri Mondor, Créteil Docteur
Docteur Alexandra Miere,
Hôpital Intercommunal, Créteil
Références bibliographiques
[1] Rein DB, Wittenborn JS, Zhang X et al. Forecasting age-related macular degeneration through the year 2050: The potential impact of new treatments. Arch Ophthalmol. 2009;127(4):533-40.
[2] Sadda SR, Guymer R, Holz FG et al. Consensus definition for atrophy associated with age-related macular degeneration on OCT: Classification of atrophy report 3. Ophthalmology. 2018;125(4):537-48. Erratum in: Ophthalmology. 2019;126(1):177.
[3] Cimarolli VR, Casten RJ, Rovner BW et al. Anxiety and depression in patients with advanced macular degeneration: current perspectives. Clin Ophthalmol. 2015;10:55-63.